Infarctus
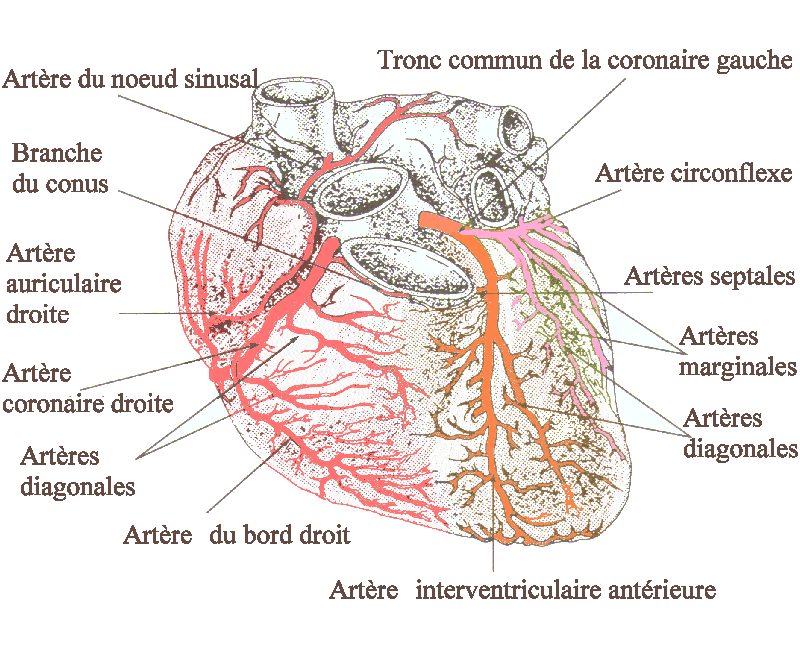
L’infarctus du myocarde est causé par l’occlusion d’une artère coronaire. Il se forme un thrombus, qui est un amas plaquettaire, qui constitue un caillot. L’artère concernée est bouchée, et concrètement le muscle cardiaque qu’elle irriguait n’est plus alimenté: il souffre, et on ressent la douleur.
Le territoire du muscle cardiaque qui ne reçoit plus ni sang ni oxygène se nécrose au bout de six heures: les cellules du muscle meurent en aval de l’occlusion et une si grande part de nécrose tissulaire ne se reformera pas. Les séquelles de l’infarctus du myocarde sont graves.
Les causes de l’infarctus du myocarde peuvent être diverses. Plus généralement, il s’agit d’identifier comment un thrombus a pu se former dans l’artère:
Le long de l’artère coronaire, l’âge et les facteurs de risque cardiovasculaire forment l’athérosclérose: c’est un dépôt d’athérome habituellement encapsulé de tissu plus résistant, la fibrine.
Parfois, ce noyau d’athérome, constitué de lipides, se rompt: la plaque d’athérome est brisée, l’artère n’est plus saine, et il faut la réparer.
La physiologie de l’artère va alors commander, par un processus local de réaction de la paroi et de sécrétions d’hormones, que cette plaque soit réparée: c’est le processus de cicatrisation que l’on connait. Les plaquettes sont amenées sur place et activées: leur travail est de former un coagulum, qui formera hélas le thrombus. Lorsqu’elles arrivent, les nouvelle plaquettes s’activent à leur tour et commandent aux suivantes, jusqu’à ce que la plaque soit entièrement cicatrisée. Ce qui veut dire du point de vue de l’artère que le thrombus est formé et que l’artère est bouchée: c’est un mécanisme physiologique qui provoque la pathologie.
Une artère coronaire occluse
Une artère coronaire occluse peut l’être à cause de:
-la migration d’un thrombus: un caillot de sang se serait formé autre part qui aurait été envoyé dans la circulation par le débit cardiaque, et aurait occlus une artère du cœur. Classiquement, c’est le cas lorsqu’un patient est en fibrillation auriculaire.
-une dissection spontanée de l’artère: la paroi de l’artère se compose d’une tunique élastique, l’intima, qui peut se décoller de son autre tunique, la média, souvent à l’occasion d’un choc violent (mais c’est un cas très rare).
-un spasme spontanée: l’artère possède une tunique musculaire, qui se dilate et se contracte en fonction des impératifs du milieu. Parfois, une artère peut se contracter en un point précis, sous l’effet d’un stress intense, et d’une anomalie locale de la paroi: c’est un spasme focal spontané. Ce spasme peut occlure l’artère de la même manière qu’un thrombus. Ce spasme peut être également un facteur favorisant la formation du thrombus: l’artère, par ces deux mécanismes, s’occlut.
-la rupture d’une plaque d’athérome (voir plus haut).
C’est une urgence
C’est une urgence, et une urgence vitale. Il importe de résoudre l’infarctus du myocarde sans perdre de temps. L’enjeu principal est de sauver le muscle cardiaque qui ne reçoit plus d’oxygène en dessous de l’artère occluse: il s’asphyxie et se nécrose (c’est la mort cellulaire). De plus les conséquences immédiates peuvent être critiques.
Pour cette raison la chaîne des soins qui s’engagent est une lutte contre la montre: dans le meilleur des cas, on cherche à résoudre l’infarctus du myocarde en moins de six heures après le début des symptômes. Le tissu myocadique alors n’est pas encore complètement altéré, et les chances de récupération sont meilleures.
La chaine des secours inclut la prise en charge la plus rapide par le SAMU ou les pompiers, voire par le service des Urgences. Puis l’admission dans une unité de soins intensifs cardiovasculaires spécialisée. Souvent, un geste de revascularisation ou d’angioplastie coronaire en urgence est réalisé, le plus précocement possible, quelle que soit l’heure de l’admission.
Il s’agit alors:
- de prévenir les complications de l’infarctus du myocarde:
pour cela, la prise en charge doit être rapide et spécialisée. Le SAMU ou les Urgences appliquent un moniteur de surveillance cardiaque, une mesure de la pression artérielle, et le patient est toujours surveillé.
- de traiter le thrombus:
ce qui est fait est fait, et l’artère est bouchée. Parfois elle se débouche spontanément, mais le résultat que l’on veut obtenir est le même: la libre circulation du sang dans l’artère. Pour ce faire, des traitements anticoagulants puissants vont être prescrits, et lorsque c’est possible, dans la plupart des cas, l’équipe médicale interviendra pour recanaliser cette artère occluse (revasculariser, ou permettre à nouveau la circulation): c’est le temps de la coronarographie, sans tarder, puis dans le même temps opératoire de l’angioplastie coronaire ou en chirurgie du pontage coronaire.
- de diminuer les séquelles:
les médicaments anti arythmique empêchent les troubles du rythme. La prise en charge précoce diminue les séquelles irréversibles de nécrose.
La douleur
La douleur de l’infarctus du myocarde est:
-au niveau de la poitrine, dite retro-sternale
–intense le plus souvent, mais elle peut se faire plus discrète
-comme un poids, une oppression, mais elle peut être une « barre » ou une « brûlure »
–prolongée: elle ne cède pas et peut durer plusieurs heures
-peut survenir au repos ou à l’effort
–irradie classiquement à la mâchoire inférieure et aux épaules, aux bras (surtout le gauche)
-peut s’accompagner immédiatement de complication: malaise, perte de connaissance, arrêt cardiaque.
Il est donc très important de la reconnaître.
La conduite à suivre est immédiatement d’appeler un service de secours (SAMU par exemple).
Pourquoi?
Pourquoi l’infarctus du myocarde fait-il mal?
Il faut penser à une crampe du muscle de la jambe par exemple pour comprendre: on a une crampe lorsque l’effort exige du muscle une plus grande consommation d’énergie. La voie principale de formation d’énergie utilise de l’oxygène. Or ce muscle intensément sollicité ne peut se contenter de cette voie dite de glycolyse aérobie (soit l’utilisation de glucose en présence d’oxygène). Alors pour maintenir le niveau d’énergie demandé, il va utiliser une deuxième voie de consommation métabolique : il s’agit du métabolisme anaérobie (l’utilisation de glucose en absence d’oxygène cette fois ci), qui va faire s’accumuler par réaction chimique de l’acide lactique dans le tissu musculaire. Or l’accumulation d’acide lactique provoque la douleur, qui est aussi le signal que l’effort n’est plus approprié pour l’organisme.
Dans le cas de l’infarctus du myocarde, c’est la même chose: l’artère est occluse et ne permet pas au muscle cardiaque de bénéficier d’oxygène et de sucre. La voie anaérobie est donc utilisée. L’acide lactique s’accumule et forme une crampe du muscle du cœur: c’est la douleur, et le signal !
La douleur est à la fois un message délivré par l’organisme à son hôte, et les conséquences physiologiques d’un mécanisme d’adaptation en présence d’une pathologie aigüe.
Risques
Les risques sont à court terme:
-le décès, des suites des complications immédiates
-la nécrose tissulaire du muscle cardiaque, qui peut entrainer des troubles du rythme, ou des ruptures de paroi
-un trouble du rythme qui peut entrainer la mort
-un arrêt cardiaque
-une rupture de paroi du cœur
–insuffisance cardiaque (toutes causes)
-les complications inhérentes au traitement mis en œuvre – mais dans ce cas précis l’urgence vitale prime, et les risques du traitement de l’infarctus du myocarde sont bien moindre que les risques de l’infarctus lui-même. Ce qui veut dire en l’occurrence que le traitement est nécessaire dans tous les cas.
Les risques à moyen terme (durant l’hospitalisation qui suivra la prise en charge initiale) sont:
-récidive d’infarctus du myocarde
-décès
–insuffisance cardiaque (toutes causes)
Les risques à long terme sont:
-diminution de l’espérance de vie
-récidive d’infarctus du myocarde
–insuffisance cardiaque (toutes causes)
Y penser
Il faut penser à l’infarctus du myocarde devant:
-la persistance d’une douleur dans la poitrine, ou d’une gêne prolongée
-une douleur dans la mâchoire ou dans les bras, les épaules
-une douleur située juste en dessous du sternum, « plutôt en barre »
Il y a urgence
C’est une urgence : la première chose est de contacter sans paniquer un service dédié aux Urgences mobiles. Il est recommandé de ne pas conduire jusqu’à un hôpital par exemple.
Il faut rester au calme, si possible sans paniquer. La bonne décision est d’appeler immédiatement le 15.Les soins ne tarderont pas dès lors à arriver.
Le SAMU ou les pompiers sont formés pour prendre en charge l’infarctus du myocarde. Il faudra s’en remettre à eux.
Dans l’intervalle (dix minutes en moyenne) on pourra rassembler ses documents médicaux et les médicaments que l’on prend. On peut boire un sachet d’antiagrégant plaquettaire dilué (ordonnance: Aspegic , Kardegic, Aspirine pour 75mg, 100mg, 160mg, 250mg, 375mg, 500mg).
La suite du traitement comprendra une hospitalisation.
Rien ne saurait retarder le traitement (ni l’appel du 15).
Prise en charge
Depuis le domicile ou le service des Urgences avec mise en place de perfusions, puis de médicaments intra veineux.
Le patient est surveillé de façon intensive: scopes de monitorrage branchés, tension artérielle, aspect clinique (douleur, respiration).
Médicaments anticoagulants intravaineux. Médicaments antiaggrégants plaquettaires intraveineux ou oraux. Médicaments thrombolytiques intraveineux dans certains cas.
Coronarographie en Urgence. Si possible angioplastie coronaire.
Surveillance en unité de soins intensifs cardiologiques.
Suites
La suite de la prise en charge comprend une hospitalisation dans une unité de soins intensifs cardiologiques. Puis si les choses évoluent bien, un autre séjour en service de cardiologie conventionnel. Arrêt de travail et séjour en lieu de convalescence suivent classiquement.
Le patient quitte la prise en charge hospitalière avec une ordonnance de traitement à laquelle il doit se référer: il va chercher sans tarder les médicaments et les prend comme indiqué. A la moindre question, il contacte son cardiologue plutôt que d’hésiter sur ce qu’il doit faire.
Le patient a désormais un cardiologue: il lui sera indiqué par le service hospitalier où il résidait mais il reste libre de le choisir par lui-même. Dans le premier cas, une consultation lui sera indiquée où il devra se rendre. Dans le second cas il est encouragé à prendre contact immédiatement avec le médecin de son choix. De toute façon, dans les deux cas, il doit suivre impérativement le traitement qui lui a été prescrit dans l’intervalle, sans jamais manquer de médicament.
Il adoptera au plus tôt quelques règles simples d’hygiène de vie: arrêt du tabac, régime pauvre en cholesterol, nourriture frugale, gestion du stress …
La consultation de surveillance avec son cardiologue suivra de peu la sortie de l’hospitalisation. Puis les examens complémentaires et la prise en charge sont à la discrétion du médecin.


Facebook